-
疼痛
-
畏光
-
流淚
-
眼瞼痙攣
-
睫狀充血
-
角膜混濁、浸潤或潰瘍
翼狀胬肉是指沿著角膜生長的翼狀增生組織,一般起源於眼睛的球結膜發生變性、肥厚、增生的結膜組織,非常緩慢地向角膜內生長,呈三角形。其後日漸增大,嚴重時可能引起角膜弧度改變,引發散光;或者胬肉過大(> 3mm)而影響視功能,因其形狀酷似昆蟲的翅膀,故名翼狀胬肉。翼狀胬肉多見於熱帶地區,與長期暴露於日光有關。
遺傳因素
營養缺乏,淚液分泌不足
過敏反應
環境因素,長期受到外界刺激如風沙、煙塵、熱力、日光、花粉等過敏刺激的人群,尤其是漁民、農民、海員、砂石工人等
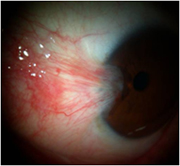
(1)翼狀胬肉通常較小,而且不造成影響。有時會出現眼紅、癢、燒灼感或外觀問題。
(2)較大的翼狀胬肉可改變角膜形狀和引起散光,導致視物模糊。部分翼狀胬肉會侵及角膜中央,造成視力喪失。
(1)翼狀胬肉的治療為盡量避免刺激,小而沒有增大的翼狀胬肉則毋須治療。
(2)有明顯徵狀或充血嚴重可使用類固醇眼藥水減輕炎症反應。
(3)如果視力受到影響或翼狀胬肉有增大,可以考慮切除。
(4)翼狀胬肉術後復發並不少見,減低復發率的方法包括自身結膜移植、使用抗代謝藥物等。
眼瞼炎即是眼瘡,或俗稱「眼挑針」。最靠近眼球邊緣的皮膚就是眼瞼,因發炎或是病菌感染而引起睫毛及眼瞼邊緣處的發炎稱為「眼瞼炎」。引致眼瘡的原因大多是葡萄球菌,如:金黃葡萄球菌,是最常引起外眼部刺激的因素之一。
揉擦眼睛,使細菌自腺體開口處進入眼瞼並引起感染
與食物過敏有關,如:海鮮過敏、巧克力過敏等
如果感染反復發作,要留意是否與全身性疾病有關,例如:糖尿病
經常熬夜、作息不正常令眼睛過度疲勞,抵抗力下降
患有糖尿病、習慣高脂高糖飲食

眼瞼周圍紅腫發癢
眼睫毛的根部出現鱗片(脂漏性眼瞼炎的鱗片是黃色油膩物)
有時會發生眼睫毛長錯方向或倒睫的情況
某些感染性眼瞼炎會伴有結膜炎
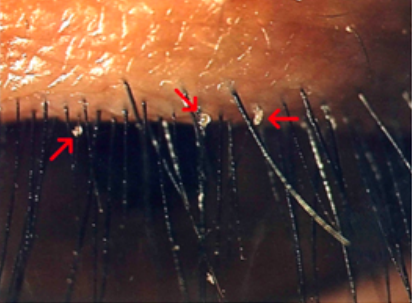
眼瘡出現初期可以熱敷處理,能夠改善毛囊阻塞,令受阻的油脂腺打開,幫助油脂排出。可以用連殼熟雞蛋作為熱源,用清潔的毛巾包裹,在眼瘡周圍來回按摩5至10分鐘,按摩3至4次。同時,醫生會處方抗生素藥水或藥膏。若情況沒有改善,便應諮詢眼科醫生並考慮做眼瘡刮除術-於眼瘡位置割一小傷口,將膿泡釋放出來。此治療精準度高,術後傷口極小,可減少感染或腫脹情況發生。
角膜炎的不僅會令眼睛出現疼痛、畏光和流淚等症狀,嚴重時可能導致眼臉痙攣,角膜混濁等情況。
疼痛
畏光
流淚
眼瞼痙攣
睫狀充血
角膜混濁、浸潤或潰瘍
潰瘍癒合後,瘢痕會阻礙光線進入,使角膜表面弧度和屈光折射發生改變,物體不能在視網膜上聚焦形成清晰物象,因此視力下降。
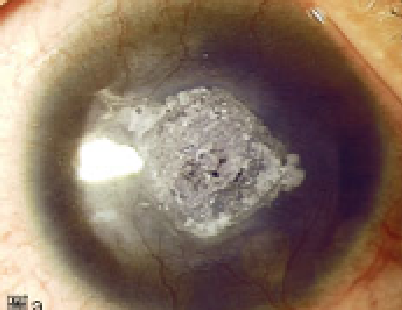
較為常見的是皰疹病毒引起的角膜炎,是人類常見的一種病毒感染。當身體免疫力下降時,嘴唇周圍會出現皰疹潰瘍症狀,病毒同樣也會侵犯眼睛,引起角膜炎。由皰疹所致的病毒感染而造成的角膜炎如未能及時醫治,容易造成角膜血管增生及形成疤痕(圖A),嚴重者需要透過角膜移植(圖B)才能改善視功能。
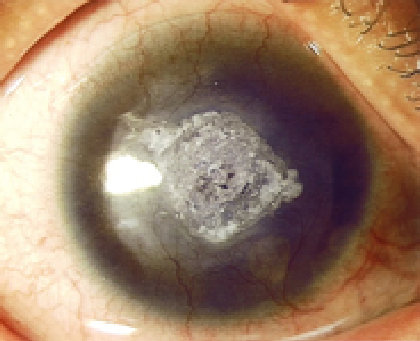 圖A:角膜血管增生及出現疤痕。
圖A:角膜血管增生及出現疤痕。 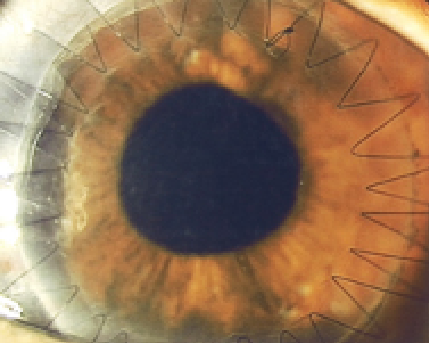 圖B:接受角膜移植,換上透明清晰的角膜,有助改善視功能。
圖B:接受角膜移植,換上透明清晰的角膜,有助改善視功能。 藥物治療:包括抗病毒藥物、抗生素、皮質類固醇等
手術治療
散瞳
虹膜炎是指眼睛虹膜(位於瞳孔周圍的彩色部分)發炎的疾病。 它是一種常見的眼疾類型,葡萄膜是眼球內層的組織,負責提供眼球所需的營養。
外傷使細菌、病毒、異物、化學物品等進入眼內
全身性疾病如:結核、麻風、風濕、鉤端螺旋體病等
虹膜附近眼組織的感染,如:角膜炎、鞏膜炎等
疼痛
畏光、流淚
睫狀充血
角膜後沉著物
房水/玻璃體混濁
虹膜紋理不清
瞳孔縮小
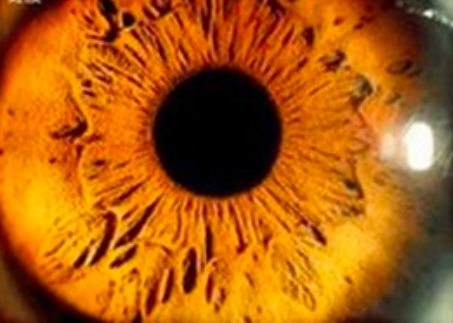
角膜混濁、虹膜後黏連、瞳孔閉鎖、虹膜周邊前黏連或房角黏連、瞳孔膜閉、虹膜膨隆
併發白內障、繼發性青光眼、眼底病變、眼球萎縮等
消炎眼藥水、散瞳、降眼壓眼藥水
口服類固醇
結膜下或眼內注射類固醇
表層鞏膜炎是指眼球表面的鞏膜表層(即眼白)發生炎症,是一種常見的眼部疾病. 這種炎症通常是局部性的,主要症狀為紅眼、眼部刺激感和流淚,但視力一般不會受到影響。
很多時無法找到明確病因,可能與壓力有關
內分泌異常
由自身免疫類疾病引起
1. 表層鞏膜炎的充血和水腫僅局限在鞏膜表層。其充血多呈暗紅色,滴腎上腺素後血管迅速變白。
2. 表層鞏膜血管相對不會移動,因此表層鞏膜炎多局限在角膜緣至直肌附著點的區域內,不影響瞼結膜。充血的血管會呈放射狀沿角膜向後延伸。
前房積膿
鞏膜穿孔
角膜後彈力膜膨出
白內障
大多數鞏膜炎都屬於單純性表層鞏膜炎,多出現在女性。會出現眼紅、眼痛等症狀,病變部位呈塊狀的鞏膜表層和球結膜有彌漫性充血水腫,呈紫紅色(如圖)。症狀一般較輕,輕微疼痛和灼熱感,有時會出現眼瞼神經血管性水腫,視功能多不受影響,偶然出現瞳孔括約肌和睫狀肌痙攣,導致瞳孔縮小而出現暫時性近視。這類型的鞏膜炎發病較突然,週期性發作,每次持續一至數天,部分病人每隔一至三個月便會復發。
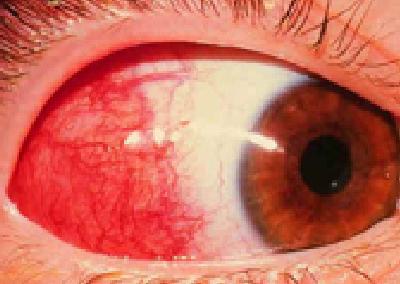 與流行性角結膜炎的彌漫性眼紅不同,單純表層鞏膜炎病人的眼睛局部發紅,而且多不影響角膜。
與流行性角結膜炎的彌漫性眼紅不同,單純表層鞏膜炎病人的眼睛局部發紅,而且多不影響角膜。 與單純性鞏膜炎相比,結節性表層鞏膜炎多影響年輕女性,恢復時間亦較長。病人可能出現眼紅、疼痛、畏光和流淚症狀,但一般不影響視功能。每次發病持續約2周左右,炎症逐漸消退,約2/3的病人會多次復發。
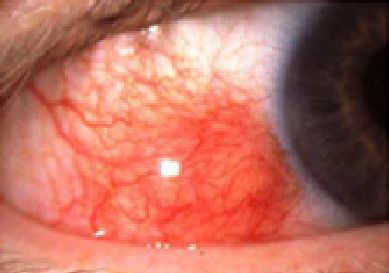 結節性表層鞏膜炎的典型表現是局部隆起的單個結節,周圍有結膜充血和水腫。
結節性表層鞏膜炎的典型表現是局部隆起的單個結節,周圍有結膜充血和水腫。 由於表層鞏膜炎很多時候與身體其他疾病有關,並可能會復發,因此重要的治療原則是去除病因,預防復發。
1. 若症狀輕微:可以考慮局部使用類固醇藥物。
2. 若病情較重或頻繁發作:應仔細檢查病人是否合併有自身免疫或結締組織的疾病,以免引起嚴重的併發症。
3. 病人如若同時有虹膜或睫狀體發炎:應及時滴用放大瞳孔眼藥水,減輕炎症。
角膜共有五層,最表面的一層稱為上皮層,這一層出現刮傷或破損剝落的情況俗稱為角膜破皮,即角膜上皮破損(Corneal Abrasion)。
隱形眼鏡佩戴不當造成角膜刮傷
角膜長期缺氧而水腫剝落
異物直接傷害角膜,電焊或紫外線灼傷(通常在六至十二小時後角膜開始破皮)
乾眼症
眼瞼閉合不全(角膜因乾燥而破皮)
角膜病變等
角膜上皮層底下有豐富的神經,一旦角膜破皮會使神經暴露出來,非常疼痛
怕光、流淚
眼睛幾乎睜不開
角膜周圍的結膜會充血發紅
張開或閉上眼睛時有異物感
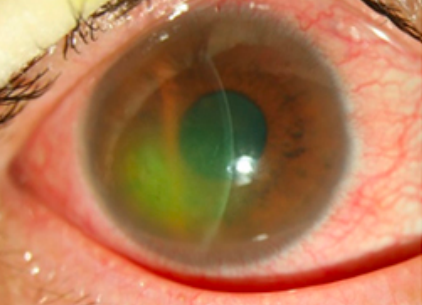
使用抗生素眼藥水預防感染,並且在每天睡前塗藥膏,在眼皮及角膜之間形成保護膜,避免眼皮把新生角膜上皮層扯下來,並戴上繃帶式隱形眼鏡(Bandage Contact Lens),待傷口癒合
用針頭在角膜病變處刺出一些較深的傷口,使表皮與下面組織結疤而緊密黏連。但由於此方法會造成角膜瘢痕且有角膜穿孔風險,因此現時較少使用這種治療方法。
激光治療性角膜切割術(Photo-Therapeutic Keratectomy, PTK)可治療復發性角膜上皮破損,成效相當不俗,而且復發率低於10%。
錐形角膜又叫圓錐角膜是角膜擴張、中央變薄向外凸出,呈圓錐形為特徵的一種眼病。這種疾病會影響屈光能力,造成散光度數不同和近視加深,嚴重者甚至可能會導致失明。
目前仍未有明確病因,可能是染色體隱性遺傳
過敏性疾病
常見於唐氏綜合症以及嚴重過敏者
經常揉眼
出現向前突起的圓錐,圓錐頂端的角膜基質明顯變薄
近視或散光度數變化幅度較大、較快
角膜變尖的部分發生水腫甚至穿孔,令視功能突然下降及疼痛
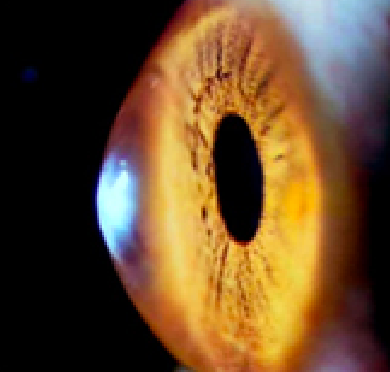
硬式隱形眼鏡頂壓力較大,可以頂壓角膜變形,但較難適應,有機會在眼睛表面移位。新型的隱形眼鏡(Hybrid Contact Lens)既能提供良好的頂壓力,舒適度亦較良好。

在角膜局部滴核黃素(Riboflavin,即維生素B2,用於增加能量吸收並釋出活性氧),再經由紫外線(UVA)照射,令角膜組織釋放一些粒子,使角膜纖維中的膠原蛋白緊扣一起,角膜因此而變得堅韌穩定。
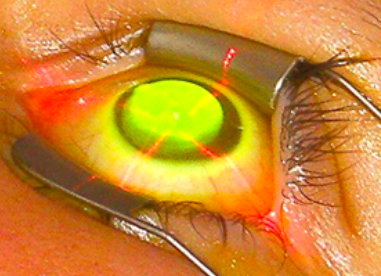
為治療錐形角膜的方法,但若角膜疤痕較嚴重時,病人最終可能需要通過角膜移植來改善視功能。
角膜移植是把病變的眼角膜換成正常的眼角膜,使患眼疾的眼睛恢復視力或控制角膜病變,達致增進視功能或治療某些角膜疾病的效果。一些引起患者嚴重視功能受損甚至失明的角膜疾病,或可以此法治療。因為角膜本身不含血管,不會令身體出現排斥反應,所以角膜移植的成功率是器官移植之首。
外傷如:刺傷、燒傷、燙傷或化學品灼傷角膜等
嚴重角膜感染如:細菌及過濾性病毒感染
角膜退化性疾病
先天性角膜疾病如:錐形角膜
術後角膜退化或損傷
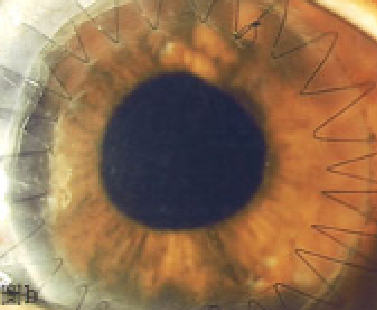
排斥反應
眼部感染
青光眼
角膜縫線鬆脫
術後屈光不正
傳統的角膜移植多採用全層角膜移植方法,把5層角膜組織全部更換及移植。然而,並非每種病變都會損壞全層角膜。
板層眼角膜移植只更換部分角膜層,盡量保留患者仍具功能的角膜,降低治療入侵及排斥機率,更為安全、有效,術後傷口及視功能恢復也較快。
A: 由於角膜沒有血管,角膜移植是所有器官移植中成功率最高的。有些病人的角膜出現新生血管增生或同時患上其他眼疾,會降低手術的成功率,但使用適當藥物,術後成功率還是較高的。
A: 應該保持開朗,有充足睡眠和休息,戒煙酒,預防感冒,並保持排便通暢。
A: 1)避免揉眼、眼部外傷、體力勞動及劇烈運動。
2)遵照醫囑複診(包括:視力、眼壓、裂隙燈檢查等)。
3)堅持按照醫囑用藥,用藥期間如有不良反應,應及時告訴醫生,以便調整用藥。
4)需緊急就診的情況:突然視物不清、眼紅、眼痛、畏光、有眼外傷等。